ALIMENTAZIONE E NUTRACEUTICA PER L’ACNE: TRA SCIENZA E MITI
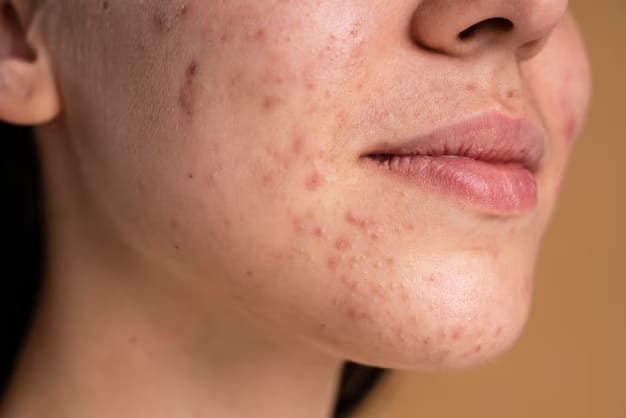
Cos’è l’acne e perché non è solo un problema estetico
L’acne è una malattia infiammatoria cronica dell’unità pilo-sebacea, caratterizzata da un’iperproduzione di sebo, ipercheratinizzazione follicolare, proliferazione batterica (Cutibacterium
acnes) e risposta infiammatoria cutanea.
Non si tratta di un semplice inestetismo: è una condizione multifattoriale che coinvolge aspetti ormonali, immunitari e psicologici, e che può avere un impatto significativo sulla qualità di vita e sull’autostima.
Tipologie di acne: non tutte sono uguali
Conoscere le varianti di acne è fondamentale per comprendere l’approccio terapeutico:
- Acne comedonica – prevalgono punti neri e microcisti, legata principalmente a ipercheratinizzazione e sebo denso.
- Acne papulo-pustolosa – lesioni infiammatorie con papule e pustole, più comune nell’adolescente.
- Acne nodulo-cistica – grave, con noduli profondi e rischio di cicatrici.
- Acne conglobata – forma severa e cronica con ascessi e fistole, richiede sempre terapia medica.
- Acne fulminans – rara, acuta, con sintomi sistemici (febbre, artralgie).
- Acne tardiva dell’adulto – più frequente nelle donne, spesso correlata a squilibri ormonali (PCOS, iperandrogenismo).
L’importanza del dermatologo nella terapia nutrizionale
La terapia nutrizionale non può e non deve
sostituire quella dermatologica, specialmente nei casi moderati-severi.
Un dermatologo esperto è essenziale per:
- Diagnosi accurata e distinzione da dermatosi similari (rosacea, follicolite).
- Terapie mirate (retinoidi topici o sistemici, antibiotici, isotretinoina).
- Monitoraggio degli effetti collaterali, soprattutto in presenza di integrazioni nutraceutiche che possono interagire con i farmaci.
Il nutrizionista e il dermatologo devono lavorare in sinergia, intervenendo rispettivamente sui fattori dietetici e sugli approcci farmacologici.
Fattori che incidono negativamente sull’acne (certificati scientificamente)
Negli ultimi 10 anni, numerose meta-analisi hanno identificato alcuni fattori dietetici e ambientali associati all’acne:
1. Carico glicemico elevato
Numerosi studi e una meta-analisi (Juhl et al., 2018) correlano diete ad alto indice e carico glicemico con aumento di IGF-1 e seborrea.
Osservazione ambulatoriale: molti pazienti riferiscono miglioramenti evidenti riducendo zuccheri e farine raffinate. Tuttavia, non tutti i soggetti acneici migliorano con una dieta low-GI, suggerendo che la sensibilità insulinica individuale giochi un ruolo determinante.
2. Latticini
L’associazione è più forte con il latte scremato (Dai et al., 2018), probabilmente per il diverso profilo di ormoni e proteine bioattive.
Osservazione ambulatoriale: in ambulatorio, la risposta è altamente soggettiva: alcuni pazienti migliorano significativamente riducendo latte e derivati, altri non mostrano variazioni rilevanti. Ciò conferma che la predisposizione genetica e il microbiota intestinale modulano molto la risposta infiammatoria.
3. Grassi saturi e trans
L’eccesso di alimenti ultraprocessati e grassi trans aumenta lo stato infiammatorio sistemico.
Osservazione ambulatoriale: confermato quasi sempre. I pazienti con diete ricche di junk food mostrano peggioramento cutaneo, anche a parità di calorie totali.
4. Stress e sonno
Il cortisolo e l’alterazione del ritmo circadiano peggiorano l’infiammazione cutanea.
Osservazione ambulatoriale: pazienti sotto stress cronico migliorano visibilmente l’infiammazione acneica quando si interviene con tecniche di gestione dello stress o con semplici strategie di igiene del sonno.
5. Microbiota intestinale
Le review recenti suggeriscono un asse intestino-pelle mediato da citochine e metaboliti microbici.
Osservazione ambulatoriale: pazienti con disbiosi severa (gonfiore, alvo irregolare, …) spesso migliorano progressivamente con interventi mirati sul microbiota.
Rimedi alimentari e nutraceutici
Alimentazione mirata
- Ridurre il carico glicemico e moderare la quantità di latticini e derivati: utile nella maggior parte dei casi, ma l’effetto varia individualmente.
- Aumentare il consumo di omega-3: confermato sia da studi che da osservazioni cliniche, con miglioramento della texture cutanea e riduzione dell’eritema.
- Zinco e cibi ricchi di vitamina A e C: supportano la riparazione tissutale e riducono l'infiammazione.
- Consumare più fibre provenienti da cereali, legumi, frutta e verdura (a seconda della soggettività individuale di tolleranza). In linea generale una dieta mediterranea è ben tollerata.
- Moderare la quantità di proteine sia animali che vegetali, possibilmente riducendo il quantitativo se si stanno verificando peggioramenti cutanei all'assunzione di una quota proteica maggiorativa rispetto a prima.
Nutraceutici efficaci
- Zinco: riscontri positivi nella maggioranza dei pazienti
- Omega-3: migliorano i quadri cutanei soprattutto nei soggetti con acne associata a infiammazione sistemica.
- Vitamina D: utile solo se dosaggi ematici bassi (<30 ng/mL).
- Probiotici specifici: risultati buoni, ma variabili e spesso più lenti (6-8 settimane).
- Niacinamide orale o topica: attività antinfiammatoria e sebo-regolatrice
Falsi miti: cosa smentisce la pratica quotidiana
- Il cioccolato fa venire i brufoli: falso la risposta è individuale, ma la ricerca non mostra correlazioni dirette
- Eliminare tutti i grassi: falso i grassi nel loro insieme migliorano la qualità cutanea, l’importante è trovare la quantità giusta soggettiva.
- Bere molta acqua “depura la pelle” l’idratazione è importante per l’equilibrio generale, ma non esistono prove di un effetto diretto sull’acne.
- Integratori miracolosi nessun nutraceutico è risolutivo se non inserito in un contesto dietetico e terapeutico corretto.
Soggettività: la vera chiave di lettura
La risposta all’alimentazione anti-acne è estremamente individuale. In ambulatorio, pazienti con simili abitudini alimentari possono avere evoluzioni completamente diverse, a conferma del ruolo di genetica,
microbiota e stato ormonale.
Il messaggio principale è: personalizzare e monitorare. Nessuna strategia universale funziona per tutti.
Take Home Message
L’alimentazione e la nutraceutica sono strumenti potenti, ma non risolutivi da soli. La scienza fornisce linee guida, ma la clinica insegna a rispettare la soggettività: solo un approccio integrato, condiviso tra dermatologo e nutrizionista, può portare risultati concreti e duraturi.
Bibliografia essenziale
- Bhate K, Williams HC. Epidemiology of acne vulgaris. Br J Dermatol, 2013.
- Fabbrocini G. et al. Diet and acne: a review of the evidence. Int J Dermatol, 2016.
- Dai R. et al. Effect of dairy intake on acne: a meta-analysis. Nutrients, 2018.
- Juhl C. R. et al. Dietary patterns and acne vulgaris: a systematic review. Nutrients, 2018.
- Baldwin H. et al. The role of nutraceuticals in acne management. Dermatol Ther, 2021.
Dott. Nicola Frisoni